Миокардит – воспалительное заболевание сердечной мышцы. Он может возникнуть вследствие прямого повреждающего действия на миокард инфекционных или неинфекционных агентов или их косвенного воздействия при развитии аллергических или аутоаллергических состояний. В результате воспаления повреждаются клетки сердечной мышцы, повышается сосудистая проницаемость, нарушается микроциркуляция. В данной статье вы можете ознакомиться с основными симптомами недуга, с принципами диагностики заболевания и с тем, какое лечение обычно назначается кардиологами.
Симптомы
Часто миокардит протекает бессимптомно. Клинические признаки миокардита неспецифичны (характерны не только для этого заболевания). У большинства пациентов наблюдаются боли в области сердца, одышка, нарушения сердечного ритма, отеки. При появлении у человека необъяснимой тахикардии, аритмий или сердечной недостаточности необходимо в первую очередь исключать миокардит.
Боли в области сердца отмечаются практически у всех пациентов. Чаще всего они колющие, ноющие, тупые, локализуются в области верхушки сердца или слева от грудины. Боли не усиливаются при нагрузке или волнении, никуда не распространяются. Боли продолжительные, длительность эпизодов может составлять несколько часов. Они не уменьшаются после приема нитроглицерина. В редких случаях боль носит характер стенокардии (возникает при нагрузке, локализуется за грудиной, носит давящий или сжимающий характер).
Одышка встречается примерно у половины больных. Ее выраженность зависит от степени поражения мышцы сердца воспалительным процессом. В более легких случаях одышка появляется при нагрузке. При прогрессировании болезни одышка появляется при незначительной нагрузке, а также в покое. Иногда она может усиливаться в положении лежа («сердечная астма»), заставляя больного принять вынужденное положение сидя (ортопноэ).
У многих больных встречаются разнообразные нарушения ритма и проводимости: синусовая тахикардия, экстрасистолия, пароксизмальные тахикардии, а также блокады. Преобладают жалобы на частое сердцебиение при нагрузке, ощущение перебоев в работе сердца. При некоторых видах внутрисердечных блокад вероятно появление эпизодов потери сознания.
Отеки появляются при поражении большей части сердечной мышцы. Они связаны со значительным снижением способности сердца к сокращению и развитием сердечной недостаточности. Отеки расположены на голенях, усиливаются к вечеру.
У больных с миокардитом встречаются и другие симптомы: снижение работоспособности, потливость, повышение температуры до 37 — 38˚С. Вирусному миокардиту могут сопутствовать такие симптомы, как высокая лихорадка, насморк, кашель, тошнота и рвота, нарушение стула.
При осмотре пациента можно увидеть синюшность кистей (акроцианоз), отеки ног, набухание вен шеи. В некоторых случаях отмечается расширение границ сердца, изменяются сердечные тоны, появляются патологические шумы в сердце. В тяжелых случаях определяются симптомы недостаточности кровообращения (ослабленное дыхание, хрипы в легких, увеличение печени и другие). При развитии тяжелых нарушений ритма возможны тромбоэмболические осложнения (они часто встречаются при миокардите Абрамова-Фидлера).
Диагностика
Диагностика основана на данных анамнеза, осмотра, жалобах больного. Дополнительно назначаются следующие исследования:
- общий и биохимический анализы крови;
- электрокардиография;
- эхокардиография;
- при необходимости суточное мониторирование электрокардиограммы по Холтеру;
- в неясных случаях – прижизненная биопсия миокарда.
В общем анализе крови могут определяться лейкоцитоз или лейкопения, сдвиг лейкоцитарной формулы влево, эозинофилия, увеличение скорости оседания эритроцитов.
В биохимическом анализе крови появляется С-реактивный белок, гипергаммаглобулинемия, повышается концентрация сиаловых кислот, серомукоида и других неспецифических показателей воспаления. У части больных увеличивается концентрация трансаминаз, креатинфосфокиназы, лактатдегидрогеназы.
На электрокардиограмме отмечаются изменения, отражающие стадийность заболевания. Регистрируются разнообразные нарушения ритма и проводимости.
При эхокардиографии оценивают размеры камер сердца и сократительную способность миокарда.
Суточное мониторирование электрокардиограммы позволяет уточнить характер и выраженность нарушений сердечного ритма.
Биопсия миокарда позволяет выявить микроскопические признаки воспаления сердечной мышцы.
Лечение
Этиологическое лечение вирусных миокардитов не разработано. При миокардитах, вызванных бактериями, микоплазмами и другими микроорганизмами проводится терапия антибиотиками широкого спектра действия.
Необходимо санировать очаги хронической инфекции, особенно в области носоглотки.
Важным методом лечения является режим. Соблюдение постельного режима благоприятно сказывается на состоянии сердца и улучшает прогноз заболевания. Длительность постельного режима зависит от тяжести болезни, но она не должна быть меньше двух недель.
В питании должны преобладать белки, углеводы. Необходимо ограничивать употребление поваренной соли и жидкости, увеличивать прием калия и витаминов.
Для медикаментозной терапии миокардита используют нестероидные противовоспалительные препараты. Они являются основной группой для патогенетического лечения этого заболевания. Эти средства обычно не назначают при легком течении болезни. В других случаях длительность их приема достигает 6 недель.
При неэффективности нестероидных противовоспалительных средств или при тяжелом течении миокардита назначаются глюкокортикостероидные препараты в течение 2 – 5 недель с постепенной отменой.
Дополнительно назначаются антиагреганты (трентал, тиклопидин), ангиопротекторы, антиоксиданты, в некоторых случаях гепарин. Используются средства, улучшающие метаболизм миокарда. 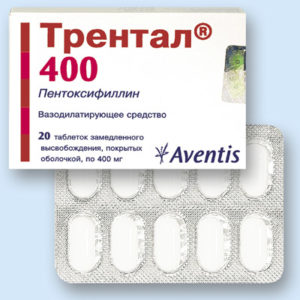 Их эффективность не доказана.
Их эффективность не доказана.
При развитии сердечной недостаточности назначают диуретики и другие средства для ее лечения.
По мере выздоровления необходимо очень медленно расширять физическую активность, в том числе заниматься лечебной физкультурой под руководством инструктора.
Через 1 – 2 месяца после ликвидации воспаления можно пройти лечение в местном кардиологическом санатории. Санаторное лечение в отдаленных санаториях (например, Крым, Кавказские минеральные воды) показано не ранее, чем через 6 месяцев после выздоровления.
Длительность временной нетрудоспособности составляет от 2 до 4 месяцев и более. При тяжелом течении болезни вероятно оформление группы инвалидности.
Диспансерное наблюдение осуществляется участковым терапевтом через каждые 3 – 4 месяца в течение года. Необходим контроль электрокардиограммы, анализов крови и мочи. Проводится эхокардиография. При необходимости пациент направляется на консультацию к кардиологу.
Видео на тему «Миокардит» (англ.)
https://www.youtube.com/watch?v=kiKVK0EXynw