Кожный васкулит, или ангиит, — не одно, а несколько заболеваний. Их объединяет поражение сосудов разного размера, лежащих в среднем слое кожи (дерме) и под ней. Все они носят воспалительно-аллергический характер. Причины кожных васкулитов неизвестны.
О том, как заподозрить болезнь, как ее диагностировать и лечить, мы расскажем в нашей статье. Терапией кожных васкулитов занимается ревматолог в сотрудничестве с дерматологом.
Общие признаки кожных васкулитов
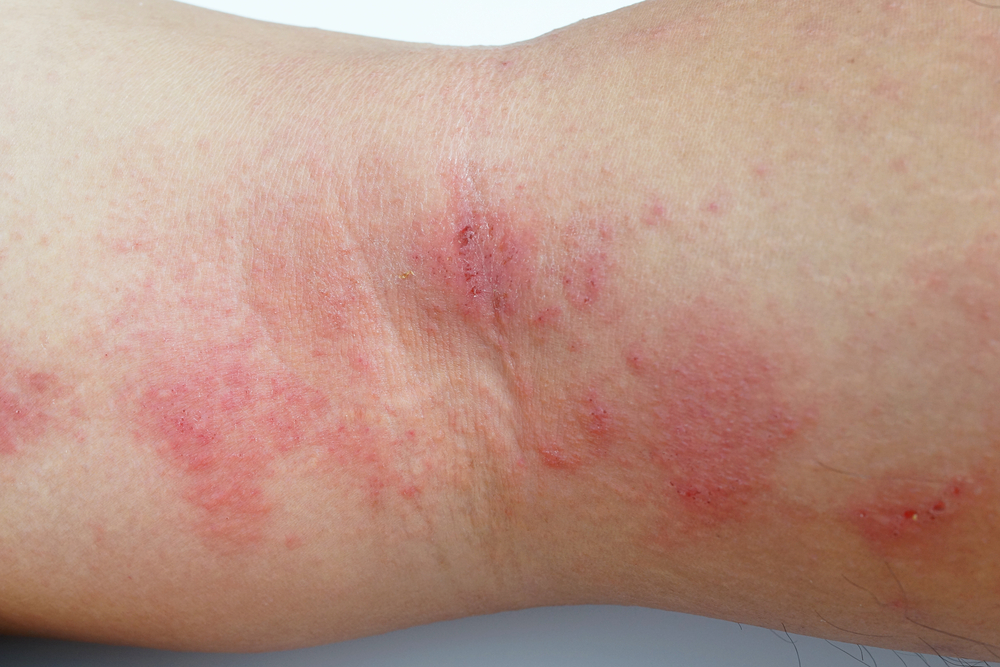
Несмотря на разные симптомы, все эти ангииты имеют схожие черты:
- сыпь аллергического характера с элементами воспаления, отека, в дальнейшем с кровоизлияниями в кожу и омертвением тканей;
- элементы сыпи неодинаковы по форме и размеру, наблюдается их полиморфизм;
- высыпания симметричны;
- сыпь впервые появляется или наиболее выражена на ногах;
- склонность к острому воспалению и частым рецидивам;
- сочетание ангиита с сосудистыми или аллергическими заболеваниями.
Механизм развития (патогенез) кожных васкулитов
Заболевание имеет иммунокомплексную природу. Это означает, что стенки сосудов поражаются агрегатами (иммунными комплексами), состоящими из защитных антител и различных внешних вредных агентов – антигенов.
В качестве антигенов часто выступают стрепто- и стафилококки, длительно существующие в очагах инфекции (тонзиллит, кариес). Также антигенами могут быть и дрожжевые грибки при кандидозе, туберкулезные микобактерии и другие микробы, длительно существующие в организме. К ним вырабатывается большое количество антител, которые и образуют иммунные комплексы.
Предрасполагают к развитию кожного васкулита:
- алкоголизм и курение;
- промышленные интоксикации;
- сахарный диабет;
- ожирение;
- переохлаждение;
- гипертония;
- облитерирующий тромбангиит и другие заболевания периферических сосудов;
- ревматологические заболевания, например, волчанка, ревматоидный артрит или склеродермия.
Симптомы кожных васкулитов
Проявления заболевания зависят от того, насколько крупные сосуды кожи поражены. Поэтому различают три разновидности кожных ангиитов:
- гиподермальные – глубокие, затрагивающие артерии и вены с довольно толстыми мышечными стенками (это узелковый периартериит и узловатый ангиит);
- дермальные – поверхностные, поражающие мельчайшие артерии, вены и капилляры (это полиморфный дермальный ангиит, хроническая пигментная пурпура и другие).
Кожная форма узелкового периартериита
Обычно наблюдаются немногочисленные образования величиной от 1 до 3 см, периодически появляющиеся по ходу сосудов на ногах. Кожа над ними приобретает синюшно-розоватый оттенок. Такие узлы болезненны, могут превращаться в язвы, существуют от нескольких недель до месяцев.
Узловатый ангиит, или узловатая эритема
Характерные черты – красноватые узелки, слегка приподнятые над поверхностью кожи и болезненные. Чаще всего они располагаются по передней поверхности голеней. Такие узлы постепенно развиваются и исчезают.
Обычно узлы болезненны и воспалены в течение нескольких недель. Затем они постепенно уменьшаются в размерах и сливаются с кожей, оставляя пятна синюшного цвета, которые затем также исчезают без следа. Такое состояние довольно часто рецидивирует, поэтому у пациента на голенях одновременно могут быть как вновь образовавшиеся узлы на разной стадии развития, так и уже исчезающие.
Полиморфный дермальный ангиит (болезнь Гужеро-Рюитера)
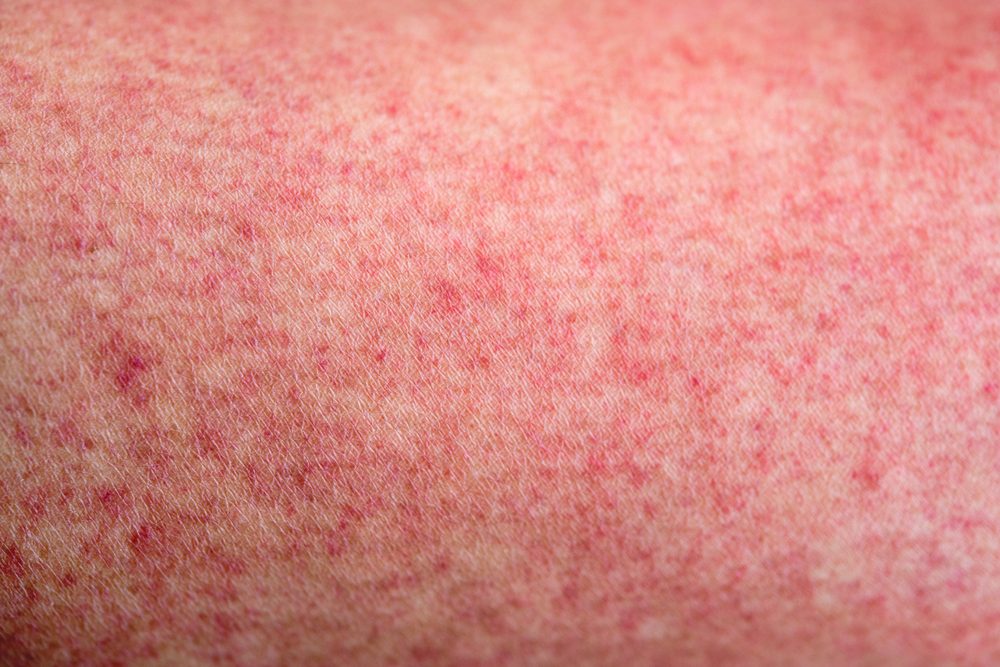
Это заболевание имеет несколько видов:
- уртикарный (напоминает хроническую крапивницу);
- геморрагический (проявляется геморрагической сыпью в виде петехиальных кожных кровоизлияний, пурпуры, кровоподтеков – экхимозов, пузырей, вскрывающихся с образованием эрозий и язвенных дефектов);
- папуло-некротический (воспаленные узлы в центре подвергаются распаду тканей – некрозу, поэтому после их заживления остаются втянутые рубцы);
- пустулезно-язвенный (напоминает гангренозную пиодермию – сначала на коже возникают пузырьки, которые затем образуют сплошную воспаленную поверхность, и в итоге превращаются в язву диаметром до нескольких сантиметров, после заживления остается глубокий рубец);
- некротически-язвенный (сразу же формируются очаги некрозов кожи, превращающиеся в язвы);
- полиморфный (одновременно присутствуют пурпура, узелки, волдыри и другие высыпания).
Хроническая пигментная пурпура
Это заболевание имеет синонимы: прогрессирующая пигментная пурпура Шамбера или кожный гемосидероз. Оно проявляется постоянно рецидивирующими множественными подкожными кровоизлияниями (петехиями), которые затем трансформируются в буроватые пятна отложений железа, то есть в гемосидероз.
Диагностика
Распознавание кожных васкулитов проводится на основании типичной клинической картины. В некоторых случаях назначается биопсия пораженного участка кожи с его микроскопическим исследованием. При этом подтверждается поражение сосудов разного диаметра и окружающих тканей.
Основная трудность – дифференциальная диагностика кожного васкулита и проявлений туберкулеза. Среди них выделяют индуративную эритему и папулонекротический туберкулез. В пользу кожного туберкулезного процесса свидетельствуют:
- молодой возраст больных;
- обострение туберкулеза кожи зимой;
- положительные туберкулиновые пробы;
- туберкулезное поражение других органов.
Лечение
При кожном васкулите окончательная причина заболевания неизвестна. Поэтому используют комплексные лечебные меры, направленные на разные звенья патогенеза (развития) заболевания. Необходимы:
- санация инфекционных очагов – лечение тонзиллита, кариеса, отита, холецистита и других воспалительных процессов;
- коррекция нарушенного обмена веществ, нормализация уровня сахара в крови, снижение веса;
- антигистаминные средства;
- препараты витаминов С, РР, группы В;
- препараты кальция;
- нестероидные противовоспалительные лекарства;
- антибиотики (при четкой связи обострения процесса с инфекционным заболеванием).
В тяжелых случаях назначаются методы экстракорпоральной детоксикации («очищения крови») – гемосорбция или плазмаферез, а также глюкокортикоидные гормоны с постепенной их отменой.
При хроническом течении заболевания ревматолог может назначить специальные средства, например, делагил.
Наружное лечение:
- при пятнах, папулезной сыпи, узелках показаны повязки с гормональными мазями, например, с фторокортом;
- при некрозе и язвах используются мази Вишневского, солкосерил, ируксол, метилурациловая.
Во время обострения процесса необходим постельный режим. В тяжелых случаях, особенно требующих приема глюкокортикостероидов, необходима госпитализация в отделение ревматологии.
Прогноз и профилактика
Несмотря на комплексное лечение, полное и окончательное устранение кожных поражений не происходит, у больного в любое время может развиться рецидив. Для жизни больного кожные васкулиты не опасны. Также они не опасны и для окружающих, не заразны, непосредственно не передаются по наследству. Ребенок может унаследовать лишь нарушения в работе иммунной системы, которые могут проявиться самыми разными заболеваниями в будущем.
Для профилактики рецидивов заболевания необходимо:
- устранение очагов хронической инфекции;
- отказ от длительной нагрузки на ноги;
- избежание ушибов и переохлаждений;
- рациональное трудоустройство с исключением вредных факторов.
Все о кожных васкулитах рассказывает практикующий врач-дерматолог В.В. Макарчук:
https://youtu.be/LNRIKFgzmKk
https://youtu.be/fp-YzKo8mL4
https://youtu.be/QznTNRxUK6A